Estrongiloidíase - Strongyloidiasis
| Estrongiloidíase | |
|---|---|
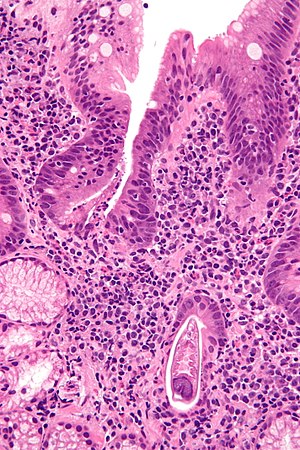 | |
| Micrografia mostrando estrongiloidíase; um fragmento de um verme é visto no canto inferior direito. Mancha H&E . | |
| Especialidade |
Doença infecciosa , helmintologista |
| Sintomas | dor abdominal , diarreia , perda de peso , coceira e erupção na pele |
| Complicações | Síndrome de hiperinfecção |
| Causas | Strongyloides stercoralis |
| Fatores de risco | Imunocompromisação |
| Método de diagnóstico | Sorologia, testes de fezes |
| Tratamento | Ivermectina |
A estrongiloidíase é uma doença parasitária humana causada pelo nematóide denominado Strongyloides stercoralis , ou às vezes S. fülleborni, que é um tipo de helmintos . Pertence a um grupo de nematóides chamados lombrigas . Este verme intestinal pode causar uma série de sintomas nas pessoas, principalmente sintomas cutâneos, dor abdominal , diarreia e perda de peso , entre muitos outros sintomas específicos e vagos na doença disseminada e condições graves de risco de vida por meio da hiperinfecção. Em algumas pessoas, especialmente aquelas que precisam de corticosteroides ou outros medicamentos imunossupressores, o Strongyloides pode causar uma síndrome de hiperinfecção que pode levar à morte se não for tratada. O diagnóstico é feito por exames de sangue e fezes. O medicamento ivermectina é amplamente utilizado para tratar a estrongiloidíase.
A estrongiloidíase é um tipo de helmintíase transmitida pelo solo . Estimativas baixas postulam que afete 30–100 milhões de pessoas em todo o mundo, principalmente em países tropicais e subtropicais, enquanto estimativas mais altas extrapolam conservadoramente que a infecção é para cima ou acima de 370 milhões de pessoas. Pertence ao grupo das doenças tropicais negligenciadas e os esforços mundiais visam erradicar a infecção.
sinais e sintomas
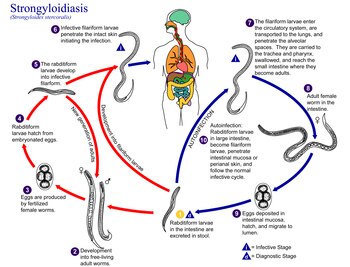
A infecção por Strongyloides ocorre em cinco formas. Conforme a infecção continua e as larvas amadurecem, podem ocorrer sintomas respiratórios ( síndrome de Löffler ). A infecção pode então se tornar crônica com sintomas principalmente digestivos. Na reinfecção (quando as larvas migram pelo corpo) da pele para os pulmões e, finalmente, para o intestino delgado, podem ocorrer sintomas respiratórios, cutâneos e digestivos. Finalmente, a síndrome de hiperinfecção causa sintomas em muitos sistemas orgânicos, incluindo o sistema nervoso central .
Doença não complicada
Freqüentemente assintomático . Os sintomas do sistema gastrointestinal incluem dor abdominal e diarreia e / ou, inversamente, prisão de ventre . Os sintomas pulmonares (incluindo a síndrome de Löffler ) podem ocorrer durante a migração pulmonar das larvas filariformes. Infiltrado pulmonar pode estar presente na investigação radiológica. As manifestações dermatológicas incluem erupções urticariformes nas nádegas e áreas da cintura, bem como larvas currens . A eosinofilia geralmente está presente. A estrongiloidíase pode se tornar crônica e então se tornar completamente assintomática.
Doença disseminada
A estrongiloidíase disseminada ocorre quando os pacientes com estrongiloidíase crônica tornam-se imunossuprimidos . Há uma distinção a ser feita entre disseminação e hiperinfecção. É principalmente uma distinção semântica. Pode haver disseminação leve onde a carga do verme é relativamente menor, mas causa sintomas insidiosos, ou disseminação extrema que o termo hiperinfecção é usado para descrever. Assim, a hiperinfecção de vários níveis de disseminação grave pode apresentar dor abdominal, distensão, choque , complicações pulmonares e neurológicas , sepse , hemorragia , má absorção e, dependendo da combinação, grau, número e gravidade dos sintomas, é potencialmente fatal. Os vermes entram na corrente sanguínea pela parede do intestino, permitindo simultaneamente a entrada de bactérias intestinais, como a Escherichia coli . Isso pode causar sintomas como sepse (infecção da corrente sanguínea) e a bactéria pode se espalhar para outros órgãos, onde pode causar infecção localizada, como meningite . A disseminação sem hiperinfecção pode apresentar em menor grau os sintomas acima e muitos outros.
A disseminação pode ocorrer muitas décadas após a infecção inicial e tem sido associada a corticosteroides em altas doses , transplante de órgãos , quaisquer outras instâncias e causas de imunossupressão, HIV , hanseníase virchowiana , sífilis terciária , anemia aplástica , desnutrição, tuberculose avançada e envenenamento por radiação . Freqüentemente, é recomendado que os pacientes que estão iniciando a imunossupressão sejam rastreados para estrongiloidíase crônica; no entanto, isso geralmente é impraticável (os testes de triagem muitas vezes não estão disponíveis) e, em países desenvolvidos, a prevalência de estrongiloidíase crônica é muito pequena; portanto, o rastreamento geralmente não é custo-efetivo, exceto em áreas endêmicas. A realidade das viagens globais e a necessidade de assistência médica avançada moderna, mesmo no chamado "mundo desenvolvido", exige que em áreas não endêmicas haja testes e triagens facilmente acessíveis para doenças tropicais negligenciadas, como estrongiloidíase.
É importante observar que não há necessariamente eosinofilia na doença disseminada. A ausência de eosinofilia em uma infecção limitada ao trato gastrointestinal pode indicar mau prognóstico. A eosinofilia geralmente está ausente na infecção disseminada. Os esteróides também suprimem a eosinofilia, enquanto levam à disseminação e potencial hiperinfecção.
Infecções disseminadas escalonadas causadas por imunossupressão podem resultar em uma ampla variedade e grau variável de sintomas díspares, dependendo da condição e de outros aspectos biológicos do indivíduo, que podem emular outras doenças ou diagnósticos. Além dos muitos sintomas gastrointestinais palpáveis e de outros sintomas variados, a caquexia drástica em meio à lassidão costuma estar presente, embora infecções disseminadas graves possam ocorrer em indivíduos sem perda de peso, independentemente do índice de massa corporal .
Diagnóstico
O diagnóstico baseia-se na identificação microscópica de larvas (rabditiformes e ocasionalmente filariformes) nas fezes ou líquido duodenal . O exame de muitas amostras pode ser necessário, mas nem sempre suficiente, porque o exame direto das fezes é relativamente insensível , com uma única amostra capaz de detectar larvas em cerca de 25% dos casos. Pode levar 4 semanas desde a infecção inicial até a passagem das larvas nas fezes.
As fezes podem ser examinadas em montagens úmidas :
- diretamente
- após concentração (formalina-acetato de etila)
- após a recuperação das larvas pela técnica de funil Baermann
- após a cultura pela técnica do papel de filtro Harada-Mori
- após a cultura em placas de ágar
As técnicas de cultura são as mais sensíveis, mas não estão rotineiramente disponíveis no Ocidente. No Reino Unido, a cultura está disponível nas Escolas de Medicina Tropical de Liverpool ou Londres. O exame direto deve ser feito nas fezes recém-coletadas e que não podem esfriar, porque os ovos de ancilóstomos eclodem ao esfriar e as larvas são muito difíceis de distinguir dos Strongyloides .
O achado de Strongyloides nas fezes é negativo em até 70% dos testes. É importante realizar amostras frequentes de fezes, bem como biópsia duodenal, se houver suspeita de infecção grave. O fluido duodenal pode ser examinado por meio de técnicas como o cordão Enterotest ou aspiração duodenal. As larvas podem ser detectadas na expectoração de pacientes com estrongiloidíase disseminada.
Dada a pouca capacidade do exame de fezes para diagnosticar Strongyloides , a detecção de anticorpos por ELISA pode ser útil. A sorologia pode apresentar reação cruzada com outros parasitas, permanecer positiva por anos após o tratamento bem-sucedido ou ser falsamente negativa em pacientes imunocomprometidos. Os pacientes infectados também costumam ter uma contagem elevada de eosinófilos , com uma média de contagem absoluta de eosinófilos de 1.000 em uma série. A eosinofilia de uma infecção gastrointestinal pode flutuar em resposta à produção larval ou pode estar ausente de forma permanente em algumas infecções disseminadas. Portanto, a falta de eosinofilia não é evidência de ausência de infecção. A combinação de suspeita clínica, anticorpo positivo e eosinofilia periférica pode ser fortemente sugestiva de infecção.
Seria muito útil ter avanços significativos na sensibilidade dos meios de diagnóstico, pois também resolveria o desafiador problema da prova de cura. Se o diagnóstico definitivo for resolvido, então é lógico que a prova de cura se torne facilmente realizável.
Tratamento
A droga de consenso de escolha para o tratamento da estrongiloidíase não complicada é a ivermectina . No entanto, mesmo que seja considerada a principal droga de escolha, estudos recentes ilustraram os desafios da estrongiloidíase na cura da ivermectina. A ivermectina não mata as larvas do Strongyloides , apenas os vermes adultos, portanto, pode ser necessário repetir a dosagem para erradicar a infecção de maneira adequada. Existe um ciclo auto-infeccioso de aproximadamente duas semanas no qual a ivermectina deve ser administrada novamente; no entanto, uma dosagem adicional ainda pode ser necessária, pois não mata Strongyloides no sangue ou larvas no fundo do intestino ou divertículo. Outros medicamentos que podem ser eficazes são o albendazol e o tiabendazol (25 mg / kg duas vezes ao dia por 5 dias - 400 mg no máximo (geralmente)). Todos os pacientes com risco de estrongiloidíase disseminada devem ser tratados. A duração ideal do tratamento para pacientes com infecções disseminadas não está clara.
O tratamento da estrongiloidíase pode ser difícil e, se interromper o tratamento antes de ser totalmente eliminado, sabe-se que Strongyloides vive em indivíduos há décadas; mesmo após o tratamento sustentado inicial ou inadequado. Portanto, o tratamento contínuo e o monitoramento do sangue e das fezes podem ser necessários, mesmo que os sintomas desapareçam temporariamente. Como citado anteriormente, devido ao fato de que algumas infecções são insidiosamente assintomáticas e análises de sangue relativamente caras são frequentemente inconclusivas por meio de falso-positivos ou falso-negativos, assim como amostras de fezes podem não ser confiáveis em diagnósticos, infelizmente não existe um padrão ouro real para prova de cura, espelhando a falta de uma metodologia de diagnóstico eficiente e confiável. Um padrão de erradicação objetivo para estrongiloidíase é indescritível, dado o alto grau de suspeita necessária até mesmo para começar o tratamento, às vezes a dificuldade do único critério diagnóstico definitivo de detectar e isolar larvas ou estrongiloides adultos , a importância do diagnóstico precoce, especialmente antes de tratamentos com esteróides, e a variabilidade muito ampla e exclusão / inclusão de coleções diferentes de sintomas difusos. Desconsiderando a atribuição incorreta de doenças de parasitose delirante genuína, a estrongiloidíase deve ser mais conhecida entre os profissionais médicos e ter uma consideração séria para amplas campanhas educacionais em locais geográficos afetados, tanto no mundo semi-tropical desenvolvido e em outros lugares, bem como no mundo tropical em desenvolvimento, onde , entre muitas outras doenças tropicais negligenciadas, é endêmica.
Programas governamentais são necessários para ajudar a descontaminar áreas endêmicas e ajudar as populações afetadas pela infecção. Além disso, é necessário progresso no estabelecimento de apoio financeiro para facilitar e cobrir medicamentos acessíveis para indivíduos em regiões afetadas de risco e comunidades para ajudar a continuar os tratamentos.
Existem relatos conflitantes sobre tratamentos eficazes com medicamentos. A ineficácia da ivermectina e o aumento da resistência aos medicamentos foram documentados. O albendazol é considerado o menos eficaz pela OMS . O tiabendazol pode ter efeitos colaterais graves e não está disponível em muitos países. São necessários avanços importantes para o avanço do desenvolvimento de medicamentos e protocolos de medicamentos bem-sucedidos para estrongiloidíase e outras doenças tropicais negligenciadas.
O contágio por meio de tecidos, ao contrário do Enterobius vermicularis , é infundado. Como é, de um modo geral, contagioso de pessoa a pessoa de infecção disseminada e assintomática. Raramente foi transmitido por meio de transplante de órgãos. Casados com veteranos da Guerra do Vietnã que foram infectados, mas nunca desenvolveram hiperinfecção significativa, viveram por várias décadas com infecção disseminada não debilitante, sem tratamento, com esposas que nunca contraíram a infecção. A contração ocorre de forma opressiva devido à exposição da pele a qualquer solo contaminado, solo de envasamento contaminado, águas contaminadas, falta de saneamento ou fatores ambientais como vetores potenciais. Quase nunca a extraordinariamente muito raramente documentada é a transmissão de pessoa para pessoa (além do sexo homossexual masculino infectado), exceto a proximidade do contato com a tosse produtiva de um indivíduo hiperinfetado muito doente. Já foi demonstrado que é possível ocorrer nessa situação, ou potencialmente em outros cenários semelhantes, especula-se por meio de secreções pulmonares de um indivíduo extremamente hiperinfetado. Nesse caso, o tratamento para outras pessoas pode ser indicado, se considerado necessário, por proximidade, sintomas, precauções, exposições prováveis aos mesmos vetores, ou por meio de triagem de sorologia e amostras de fezes, até que a infecção seja erradicada.
Antes de administrar esteróides, recomenda-se pelo menos um pouco de triagem para infecção em indivíduos potencialmente suscetíveis, mesmo remotamente, a fim de prevenir o agravamento da infecção. Como não fazê-lo, em certas coortes podem ocorrer taxas de mortalidade extremamente altas por hiperinfecção causada inadvertidamente por meio da imunossupressão da aplicação de certos esteróides. Portanto, extrema cautela com relação aos riscos iatrogênicos é crucial para evitar mortes ou outras consequências adversas no tratamento, que obviamente prefigura um diagnóstico correto. Pessoas com alta exposição ao Strongyloides stercoralis podem mitigar o risco de hiperinfecção por estrongiloidíase associada ao tratamento com corticosteroides, com o uso presuntivo de ivermectina. Essa hiperinfecção tem sido uma preocupação particular durante a pandemia de COVID-19 por causa do uso de corticosteroides para o tratamento dos sintomas de COVID-19. O CDC e outros organismos internacionais recomendam o uso de ivermectina para refugiados de áreas com risco de estrongiloidíase.
Durante a década de 1940, o tratamento de escolha eram comprimidos com revestimento entérico de violeta de genciana de 60 mg , três vezes ao dia, durante 16 dias. A taxa de cura foi relatada em apenas cerca de 50 a 70 por cento, exigindo cursos repetidos. É possível que o índice de cura tenha sido ainda menor do que o publicado na literatura, devido à dificuldade de diagnosticar positivamente a infecção.
Epidemiologia
Estimativas baixas postulam que afete 30–100 milhões de pessoas em todo o mundo, principalmente em países tropicais e subtropicais, enquanto estimativas mais altas extrapolam conservadoramente que a infecção é para cima ou acima de 370 milhões de pessoas. Pertence ao grupo das doenças tropicais negligenciadas e os esforços mundiais visam erradicar a infecção.
História
A doença foi reconhecida pela primeira vez em 1876 pelo médico francês Louis Alexis Normand, que trabalhava no hospital naval de Toulon ; ele identificou os vermes adultos e os enviou a Arthur Réné Jean Baptiste Bavay, inspetor-chefe de saúde, que observou que essas eram as formas adultas das larvas encontradas nas fezes. Em 1883, o parasitologista alemão Rudolf Leuckart fez observações iniciais sobre o ciclo de vida do parasita, e o médico belga Paul Van Durme (com base nas observações do parasitologista alemão Arthur Looss ) descreveu o modo de infecção pela pele. O parasitologista alemão Friedrich Fülleborn descreveu a autoinfecção e a forma como a estrongiloidíase envolve o intestino. O interesse pela doença aumentou na década de 1940, quando se descobriu que aqueles que haviam contraído a infecção no exterior e depois receberam imunossupressão desenvolveram a síndrome de hiperinfestação.
Referências
links externos
- Estrongiloidíase . Centros dos EUA para Controle e Prevenção de Doenças (CDC)
| Classificação | |
|---|---|
| Fontes externas |