LASIK - LASIK
| LASIK | |
|---|---|
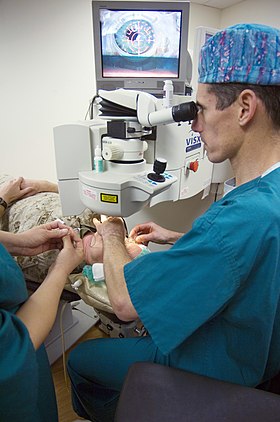 Cirurgia LASIK usando um excimer laser no US National Naval Medical Center Bethesda
| |
| Especialidade | Oftalmologia , optometria |
| ICD-9-CM | 11,71 |
| Malha | D020731 |
| MedlinePlus | 007018 |
LASIK ou Lasik ( ceratomileusis in situ assistida por laser ), comumente referida como cirurgia ocular a laser ou correção da visão a laser , é um tipo de cirurgia refrativa para a correção de miopia , hipermetropia e astigmatismo . A cirurgia LASIK é realizada por um oftalmologista que usa um laser ou microcerátomo para remodelar a córnea do olho a fim de melhorar a acuidade visual . Para a maioria das pessoas, o LASIK oferece uma alternativa duradoura aos óculos ou lentes de contato .
LASIK é mais semelhante a outro procedimento cirúrgico corretivo, ceratectomia fotorrefrativa (PRK) e LASEK . Todos representam avanços em relação à ceratotomia radial no tratamento cirúrgico de erros refrativos da visão. Para pacientes com miopia moderada a alta ou córneas finas que não podem ser tratadas com LASIK e PRK, a lente intraocular fácica é uma alternativa. Em 2018, cerca de 9,5 milhões de americanos tiveram LASIK e, globalmente, entre 1991 e 2016, mais de 40 milhões de procedimentos foram realizados. No entanto, o procedimento parece ser uma opção em declínio para muitos nos últimos anos.
Eficácia
Em 2006, os britânicos Serviço Nacional de Saúde do Instituto Nacional de Saúde e Excelência Clínica (NICE) provas consideradas da eficácia e dos riscos potenciais da cirurgia a laser afirmando que "a evidência atual sugere que a cirurgia fotorrefrativa (laser) para a correção de erros de refração é seguro e eficaz para uso em pacientes adequadamente selecionados. Os médicos que realizam cirurgia fotorrefrativa (laser) para a correção de erros refrativos devem garantir que os pacientes compreendam os benefícios e riscos potenciais do procedimento. Os riscos incluem falha em alcançar a melhora esperada na visão sem ajuda, desenvolvimento de novos distúrbios visuais, infecção da córnea e complicações nos retalhos. Esses riscos devem ser comparados com o uso de óculos ou lentes de contato. " O FDA relata "A segurança e eficácia dos procedimentos refrativos não foram determinados em pacientes com algumas doenças."
Satisfação
Pesquisas de cirurgia LASIK mostram taxas de satisfação do paciente entre 92 e 98 por cento. Em março de 2008, a Sociedade Americana de Catarata e Cirurgia Refrativa publicou uma meta-análise da satisfação do paciente de mais de 3.000 artigos revisados por pares de revistas clínicas internacionais. Dados de uma revisão sistemática da literatura conduzida de 1988 a 2008, consistindo em 309 artigos revisados por pares sobre "ensaios clínicos randomizados e bem planejados, conduzidos adequadamente" encontraram uma taxa de satisfação do paciente de 95,4% entre os pacientes com LASIK.
Um estudo JAMA de 2017 afirma que os sintomas pré-operatórios gerais diminuíram significativamente e a acuidade visual se destacou. Uma meta-análise descobriu que 97% dos pacientes alcançaram acuidade visual não corrigida (UCVA) de 20/40, enquanto 62% alcançaram 20/20. O aumento da acuidade visual permite que os indivíduos entrem em ocupações que antes não eram uma opção devido à sua visão.
Insatisfação
Algumas pessoas com resultados ruins de procedimentos cirúrgicos LASIK relatam uma qualidade de vida significativamente reduzida por causa de problemas de visão ou dor física associados à cirurgia. Uma pequena porcentagem de pacientes pode precisar de outra cirurgia porque sua condição foi corrigida em excesso ou insuficiente. Alguns pacientes precisam usar lentes de contato ou óculos mesmo após o tratamento.
O motivo mais comum de insatisfação em pacientes com LASIK é o olho seco grave e crônico. Pesquisas independentes indicam que 95% dos pacientes apresentam olho seco no período pós-operatório inicial. Esse número foi relatado para até 60% após um mês. Os sintomas começam a melhorar na grande maioria dos pacientes entre 6 a 12 meses após a cirurgia. No entanto, 30% dos encaminhamentos pós-LASIK para centros de atendimento oftalmológico terciário foram causados por olho seco crônico.
Morris Waxler, um ex-funcionário da FDA que esteve envolvido na aprovação do LASIK, posteriormente criticou seu uso generalizado. Em 2010, Waxler fez aparições na mídia e afirmou que o procedimento tinha uma taxa de falha superior a 50%. O FDA respondeu que as informações de Waxler estavam "repletas de declarações falsas, citações incorretas" e "caracterização incorreta dos resultados".
Um estudo JAMA de 2016 indica que a prevalência de complicações do LASIK é maior do que o indicado, com o estudo indicando que muitos pacientes apresentam ofuscamento, halos ou outros sintomas visuais. Quarenta e três por cento dos participantes de um estudo JAMA (publicado em 2017) relataram novos sintomas visuais que não tinham experimentado antes.
Presbiopia
Um tipo de LASIK, conhecido como presbyLasik, pode ser usado na presbiopia . Os resultados são, no entanto, mais variáveis e algumas pessoas apresentam uma diminuição na acuidade visual .
Riscos
Aberrações de ordem superior
As aberrações de ordem superior são problemas visuais que requerem testes especiais para diagnóstico e não são corrigidos com óculos normais (óculos). Essas aberrações incluem 'starbursts', 'ghosting', 'halos' e outros. Alguns pacientes descrevem esses sintomas no pós-operatório e os associam à técnica LASIK incluindo a formação do retalho e a ablação do tecido.
Existe uma correlação entre o tamanho da pupila e as aberrações. Essa correlação pode ser o resultado de uma irregularidade no tecido da córnea entre a parte intacta da córnea e a parte remodelada. A visão diurna pós-LASIK é ideal, uma vez que o tamanho da pupila é menor do que a aba LASIK.
Outros propõem que aberrações de ordem superior estão presentes no pré-operatório. Eles podem ser medidos em micrômetros (µm), enquanto o menor tamanho de feixe de laser aprovado pelo FDA é cerca de 1000 vezes maior, de 0,65 mm. A ceratomileuse in situ efetuada em idade mais avançada aumenta a incidência de aberrações da frente de onda de ordem superior da córnea. Esses fatores demonstram a importância de uma seleção cuidadosa do paciente para o tratamento de LASIK.
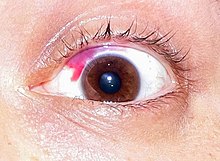
Olhos secos
95% dos pacientes relatam sintomas de olho seco após LASIK. Embora geralmente seja temporário, pode evoluir para a síndrome do olho seco crônica e grave . A qualidade de vida pode ser gravemente afetada pela síndrome do olho seco.
Condições subjacentes com olho seco, como a síndrome de Sjögren, são consideradas contra-indicações para Lasik.
Os tratamentos incluem lágrimas artificiais, lágrimas prescritas e oclusão punctal. A oclusão punctal é realizada colocando-se um tampão de colágeno ou silicone no ducto lacrimal , que normalmente drena o líquido do olho. Alguns pacientes se queixam de sintomas contínuos de olho seco, apesar de tais tratamentos, e os sintomas de olho seco podem ser permanentes.
Halos
Alguns pacientes pós-LASIK veem halos e estrelas em torno de luzes brilhantes à noite. À noite, a pupila pode se dilatar e ficar maior que o retalho que leva à borda do retalho ou alterações estromais causando distorção visual da luz que não ocorre durante o dia quando a pupila é menor. Os olhos podem ser examinados para verificar se há pupilas dilatadas no pré-operatório e o risco desse sintoma pode ser avaliado.
As complicações devido ao LASIK foram classificadas como aquelas que ocorrem devido a fontes pré-operatórias, intra-operatórias, pós-operatórias imediatas ou pós-operatórias tardias: De acordo com o Serviço Nacional de Saúde do Reino Unido, as complicações ocorrem em menos de 5% dos casos.
Outras complicações
- Complicações do retalho - A incidência de complicações do retalho é de cerca de 0,244%. As complicações dos retalhos (como retalhos deslocados ou dobras nos retalhos que precisam de reposicionamento, ceratite lamelar difusa e crescimento epitelial interno) são comuns em cirurgias lamelares da córnea, mas raramente levam à perda permanente da acuidade visual. A incidência dessas complicações relacionadas ao microcerátomo diminui com o aumento da experiência do médico.
- Retalho deslizado - é um retalho da córnea que se desprende do resto da córnea. As chances de isso acontecer são maiores imediatamente após a cirurgia; portanto, os pacientes geralmente são aconselhados a ir para casa e dormir para permitir que o retalho adira e cicatrize. Os pacientes geralmente recebem óculos de proteção para dormir ou proteção para os olhos para usarem por várias noites para evitar que desalojem a aba durante o sono. O curto tempo de operação pode diminuir a chance dessa complicação, pois o tempo de secagem do retalho é menor.
- Partículas de interface de retalho - são um achado cujo significado clínico é indeterminado. Partículas de vários tamanhos e refletividade são clinicamente visíveis em cerca de 38,7% dos olhos examinados por biomicroscopia com lâmpada de fenda e em 100% dos olhos examinados por microscopia confocal .
- Ceratite lamelar difusa - um processo inflamatório que envolve um acúmulo de glóbulos brancos na interface entre o retalho corneano do LASIK e o estroma subjacente. É conhecida coloquialmente como "síndrome das areias do Saara" porque, no exame da lâmpada de fenda, o infiltrado inflamatório se assemelha a ondas de areia. A organização USAeyes relata uma incidência de 2,3% após o LASIK. É mais comumente tratada com colírios de esteróides. Às vezes é necessário que o cirurgião ocular levante o retalho e remova manualmente as células acumuladas. DLK não foi relatado com ceratectomia fotorrefrativa devido à ausência de criação de retalho.
- Infecção - a incidência de infecção responsiva ao tratamento foi estimada em 0,04%.
- Ectasia corneana pós-LASIK - uma condição em que a córnea começa a se projetar para a frente em um tempo variável após o LASIK, causando astigmatismo irregular. a condição é semelhante ao ceratocone .
- Hemorragia subconjuntival - Um relatório mostra que a incidência de hemorragia subconjuntival foi estimada em 10,5%.
- Cicatrizes da córnea - ou problemas permanentes com o formato da córnea, tornando impossível o uso de lentes de contato.
- Crescimento interno epitelial - estimado em 0,01%.
- Luxações de retalho traumático - casos de luxações de retalho traumáticas tardias foram relatados até treze anos após o LASIK.
- Descolamento de retina : estimado em 0,36 por cento.
- Neovascularização coroidal : estimada em 0,33 por cento.
- Uveíte : estimada em 0,18 por cento.
- Para alpinistas - Embora a córnea geralmente seja mais fina após o LASIK, devido à remoção de parte do estroma, os cirurgiões refrativos se esforçam para manter a espessura máxima para evitar o enfraquecimento estrutural da córnea. A diminuição da pressão atmosférica em altitudes mais elevadas não foi demonstrada como extremamente perigosa para os olhos dos pacientes de LASIK. No entanto, alguns alpinistas experimentaram uma mudança míope em altitudes extremas.
- Complicações pós-operatórias tardias - Um grande corpo de evidências sobre as chances de complicações em longo prazo ainda não está estabelecido e pode estar mudando devido aos avanços na experiência do operador, instrumentos e técnicas.
- A melhor perda de visão potencial pode ocorrer um ano após a cirurgia, independentemente do uso de óculos.
- Flutuadores oculares - o estresse mecânico ocular criado pelo LASIK tem o potencial de danificar o vítreo, a retina e a mácula, causando flutuadores.
- Dor neuropática ocular (neuralgia da córnea); cru
- Depressão e suicídio
Posição da FDA
Em outubro de 2009, o FDA, o National Eye Institute (NEI) e o Departamento de Defesa (DoD) lançaram o LASIK Quality of Life Collaboration Project (LQOLCP) para ajudar a entender melhor o risco potencial de problemas graves que podem resultar do LASIK em resposta a relatos generalizados de problemas experimentados por pacientes após a cirurgia ocular a laser LASIK. Este projeto examinou os resultados relatados pelo paciente com LASIK (PROWL). O projeto consistiu em três fases: fase piloto, fase I, fase II (PROWL-1) e fase III (PROWL-2). As duas últimas fases foram concluídas em 2014.
Os resultados do Estudo de Qualidade de Vida LASIK foram publicados em outubro de 2014.
Com base em nossas análises iniciais de nossos estudos:
- Até 46 por cento dos participantes, que não apresentavam sintomas visuais antes da cirurgia, relataram pelo menos um sintoma visual três meses após a cirurgia.
- Os participantes que desenvolveram novos sintomas visuais após a cirurgia, na maioria das vezes desenvolveram halos. Até 40 por cento dos participantes sem halos antes do LASIK tinham halos três meses após a cirurgia.
- Até 28 por cento dos participantes sem sintomas de olhos secos antes do LASIK, relataram sintomas de olho seco três meses após a cirurgia.
- Menos de 1 por cento dos participantes do estudo experimentaram "muita" dificuldade ou incapacidade de realizar atividades usuais sem lentes corretivas por causa de seus sintomas visuais (halos, reflexo etc.) após a cirurgia LASIK.
- Os participantes que não ficaram satisfeitos com a cirurgia LASIK relataram todos os tipos de sintomas visuais que o questionário mediu (visão dupla / fantasma, explosão estelar, brilho e halos).
O diretor da Divisão de Dispositivos Oftálmicos do FDA disse sobre o estudo LASIK: "Dado o grande número de pacientes submetidos ao LASIK anualmente, insatisfação e sintomas incapacitantes podem ocorrer em um número significativo de pacientes". Também em 2014, o FDA publicou um artigo destacando os riscos e uma lista de fatores e condições que os indivíduos devem considerar ao escolher um médico para sua cirurgia refrativa.
Contra-indicações
Nem todos são elegíveis para receber LASIK. Ceratocone grave ou córneas finas podem desqualificar os pacientes do LASIK, embora outros procedimentos possam ser opções viáveis. Aqueles com distrofia endotelial da córnea de Fuchs, distrofia da membrana basal epitelial da córnea, lacerações retinianas , doenças autoimunes, olhos secos graves e blefarite significativa devem ser tratados antes de serem considerados para LASIK. Mulheres grávidas ou amamentando geralmente não são elegíveis para o LASIK.
Alunos grandes: podem causar sintomas como brilho, halos, explosão estelar e imagens fantasmas (visão dupla) após a cirurgia. Como o laser só pode operar uma seção do olho, o anel externo do olho não é corrigido. À noite ou quando escurece, os olhos do paciente se dilatam e, portanto, a seção externa não corrigida do olho e a seção interna corrigida criam os problemas.
Processo
O planejamento e a análise de técnicas de remodelagem da córnea , como LASIK, foram padronizados pelo American National Standards Institute , uma abordagem baseada no método Alpins de análise de astigmatismo. O site da FDA sobre LASIK afirma,
- "Antes de se submeter a um procedimento refrativo, você deve pesar cuidadosamente os riscos e benefícios com base em seu próprio sistema de valores pessoais e tentar evitar ser influenciado por amigos que passaram pelo procedimento ou médicos que o encorajam a fazê-lo."
O procedimento envolve a criação de um retalho fino no olho, dobrando-o para permitir a remodelação do tecido abaixo com um laser e reposicionando o retalho.
Procedimentos pré-operatórios
Lentes de contato
Os pacientes que usam lentes de contato gelatinosas são instruídos a parar de usá-las 5 a 21 dias antes da cirurgia. Um órgão da indústria recomenda que os pacientes que usam lentes de contato rígidas parem de usá-las por no mínimo seis semanas, mais outras seis semanas a cada três anos em que as lentes de contato duras tenham sido usadas. A córnea é avascular porque deve ser transparente para funcionar normalmente. Suas células absorvem oxigênio do filme lacrimal . Assim, as lentes de contato permeáveis ao oxigênio reduzem a absorção de oxigênio pela córnea, às vezes resultando na neovascularização da córnea - o crescimento de vasos sanguíneos na córnea. Isso causa um ligeiro prolongamento da duração da inflamação e do tempo de cura e alguma dor durante a cirurgia, devido ao maior sangramento. Embora algumas lentes de contato (notavelmente RGP moderno e lentes de silicone macio hidrogel) sejam feitas de materiais com maior permeabilidade ao oxigênio que ajudam a reduzir o risco de neovascularização da córnea, os pacientes que consideram o LASIK são alertados para evitar o uso excessivo de suas lentes de contato.
Exame pré-operatório e educação
Nos Estados Unidos, o FDA aprovou o LASIK para maiores de 18 ou 22 anos porque a visão precisa se estabilizar. Mais importante ainda, a prescrição do olho do paciente deve ser estável por pelo menos um ano antes da cirurgia. O paciente pode ser examinado com dilatação pupilar e educação fornecida antes do procedimento. Antes da cirurgia, as córneas do paciente são examinadas com um paquímetro para determinar sua espessura e com um topógrafo, ou máquina de topografia corneana, para medir o contorno de sua superfície. Usando lasers de baixa potência , um topógrafo cria um mapa topográfico da córnea. O procedimento é contra-indicado se o topógrafo encontrar dificuldades como ceratocone. O processo preparatório também detecta astigmatismo e outras irregularidades no formato da córnea. Usando essas informações, o cirurgião calcula a quantidade e a localização do tecido córneo a ser removido. O paciente é prescrito e autoadministra um antibiótico com antecedência para minimizar o risco de infecção após o procedimento e, às vezes, é oferecido um medicamento sedativo oral de curta ação como pré-medicação. Antes do procedimento, são instilados colírios anestésicos. Os fatores que podem excluir o LASIK para alguns pacientes incluem pupilas dilatadas, córneas finas e olhos extremamente secos.
Procedimento operatório
Criação de aba
Um anel de sucção suave da córnea é aplicado ao olho, mantendo o olho no lugar. Esta etapa do procedimento às vezes pode causar o rompimento de pequenos vasos sanguíneos, resultando em sangramento ou hemorragia subconjuntival no branco ( esclera ) do olho, um efeito colateral inofensivo que desaparece em várias semanas. O aumento da sucção causa um escurecimento temporário da visão no olho tratado. Uma vez que o olho é imobilizado, um retalho é criado cortando o epitélio da córnea e a camada de Bowman . Este processo é obtido com um microcerátomo mecânico usando uma lâmina de metal ou um laser de femtossegundo que cria uma série de pequenas bolhas estreitamente organizadas dentro da córnea. Uma dobradiça é deixada em uma das extremidades desta aba. A aba é dobrada para trás, revelando o estroma , a seção média da córnea. O processo de levantar e dobrar a aba às vezes pode ser desconfortável.
Remodelação a laser
A segunda etapa do procedimento usa um excimer laser (193 nm) para remodelar o estroma corneano. O laser vaporiza o tecido de maneira controlada, sem danificar o estroma adjacente. Nenhuma queima com calor ou corte real é necessário para fazer a ablação do tecido. As camadas de tecido removidas têm dezenas de micrômetros de espessura.
A realização da ablação a laser no estroma corneano mais profundo proporciona uma recuperação visual mais rápida e menos dor do que a técnica anterior, ceratectomia fotorrefrativa (PRK).
Durante a segunda etapa, a visão do paciente fica embaçada, uma vez que a aba é levantada. Eles serão capazes de ver apenas a luz branca em torno da luz laranja do laser, o que pode levar a uma leve desorientação. O excimer laser usa um sistema de rastreamento ocular que segue a posição do olho do paciente até 4.000 vezes por segundo, redirecionando os pulsos do laser para um posicionamento preciso dentro da zona de tratamento. Os pulsos típicos são em torno de 1 milijoule (mJ) de energia de pulso em 10 a 20 nanossegundos.
Reposicionamento do retalho
Depois que o laser remodelou a camada estromal, o retalho LASIK é cuidadosamente reposicionado sobre a área de tratamento pelo cirurgião e verificado quanto à presença de bolhas de ar, detritos e ajuste adequado no olho. O retalho permanece em posição por adesão natural até que a cicatrização seja concluída.
Cuidados pós-operatórios
Os pacientes geralmente recebem um curso de colírio antibiótico e antiinflamatório. Eles continuam nas semanas seguintes à cirurgia. Os pacientes são instruídos a descansar e recebem óculos escuros para proteger os olhos de luzes fortes e, ocasionalmente, óculos de proteção para evitar esfregar os olhos durante o sono e reduzir a secura dos olhos. Eles também devem hidratar os olhos com lágrimas sem conservantes e seguir as instruções para o colírio. Ocasionalmente, após o procedimento, uma lente de contato com curativo é colocada para auxiliar na cicatrização e, normalmente, removida após 3-4 dias. Os pacientes devem ser adequadamente informados por seus cirurgiões sobre a importância de cuidados pós-operatórios adequados para minimizar o risco de complicações.
Guiada por Wavefront
O LASIK guiado por Wavefront é uma variação da cirurgia LASIK em que, em vez de aplicar uma correção simples de apenas miopia e astigmatismo (apenas aberrações de ordem inferior como no LASIK tradicional), um oftalmologista aplica uma correção espacialmente variável, guiando o computador - Excimer laser controlado com medições de um sensor de frente de onda . O objetivo é obter um olho opticamente mais perfeito, embora o resultado final ainda dependa do sucesso do médico em prever as mudanças que ocorrem durante a cicatrização e outros fatores que podem ter a ver com a regularidade / irregularidade da córnea e o eixo de qualquer resíduo astigmatismo. Outro fator importante é se o excimer laser pode registrar corretamente a posição do olho em 3 dimensões e rastrear o olho em todas as direções possíveis do movimento ocular. Se um tratamento guiado por frente de onda for realizado com registro e rastreamento menos que perfeitos, as aberrações pré-existentes podem ser agravadas. Em pacientes mais velhos, a dispersão de partículas microscópicas ( catarata ou catarata incipiente) pode desempenhar um papel que supera qualquer benefício da correção da frente de onda.
Ao tratar um paciente com astigmatismo preexistente, a maioria dos lasers LASIK guiados pela frente de onda são projetados para tratar o astigmatismo regular, conforme determinado externamente pela topografia da córnea . Em pacientes que têm um elemento de astigmatismo induzido internamente, portanto, a correção do astigmatismo guiado pela frente de onda pode deixar para trás o astigmatismo regular (um efeito do cilindro cruzado). Se o paciente tiver astigmatismo irregular preexistente, as abordagens guiadas pela frente de onda podem deixar para trás o astigmatismo regular e irregular. Isso pode resultar em acuidade visual abaixo do ideal em comparação com uma abordagem guiada pela frente de onda combinada com planejamento vetorial, conforme mostrado em um estudo de 2008. Assim, o planejamento vetorial oferece um melhor alinhamento entre o astigmatismo corneano e o tratamento a laser, e deixa menos astigmatismo regular na córnea, o que é vantajoso quer o astigmatismo irregular coexista ou não.
O astigmatismo "restante" após uma correção a laser puramente guiada pela superfície pode ser calculado de antemão e é chamado de astigmatismo residual ocular (ORA). ORA é um cálculo de astigmatismo devido à óptica da superfície não córnea (interna). A abordagem puramente baseada na refração representada pela análise da frente de onda realmente conflita com a experiência cirúrgica da córnea desenvolvida ao longo de muitos anos.
O caminho para a "supervisão", portanto, pode exigir uma abordagem mais personalizada para o astigmatismo da córnea do que normalmente é tentado, e qualquer astigmatismo restante deve ser regular (em oposição a irregular), que são ambos princípios fundamentais do planejamento de vetores negligenciado por uma frente de onda puramente plano de tratamento guiado. Isso foi confirmado pelo estudo de 2008 mencionado acima, que encontrou uma maior redução no astigmatismo da córnea e melhores resultados visuais em condições mesópicas usando a tecnologia de frente de onda combinada com análise de vetor do que usando a tecnologia de frente de onda sozinha, e também encontrou aberrações de ordem superior equivalentes (veja abaixo ) . O planejamento de vetores também se mostrou vantajoso em pacientes com ceratocone .
Nenhum dado válido pode ser encontrado comparando a porcentagem de procedimentos de LASIK que empregam orientação de frente de onda versus a porcentagem que não o faz, nem a porcentagem de cirurgiões refrativos que têm preferência de um jeito ou de outro. A tecnologia Wavefront continua a ser posicionada como um "avanço" em LASIK com supostas vantagens; no entanto, está claro que nem todos os procedimentos de LASIK são realizados com orientação de frente de onda.
Ainda assim, os cirurgiões afirmam que os pacientes geralmente estão mais satisfeitos com esta técnica do que com os métodos anteriores, particularmente em relação à incidência reduzida de "halos", o artefato visual causado pela aberração esférica induzida no olho por métodos anteriores. Uma meta-análise de oito estudos mostrou uma incidência mais baixa dessas aberrações de ordem superior em pacientes que tinham LASIK guiado por frente de onda em comparação com LASIK não guiado por frente de onda. Com base em sua experiência, a Força Aérea dos Estados Unidos descreveu o WFG-Lasik como proporcionando "resultados de visão superiores".
Topografia assistida
O LASIK assistido por topografia pretende ser um avanço na precisão e reduzir os efeitos colaterais da visão noturna. O primeiro dispositivo assistido por topografia recebeu a aprovação do FDA em 13 de setembro de 2013.
História
Os primeiros trabalhos de Barraquer
Na década de 1950, a técnica do microcerátomo e da ceratomileusis foi desenvolvida em Bogotá , na Colômbia, pelo oftalmologista espanhol Jose Barraquer . Em sua clínica, ele cortava retalhos finos (um centésimo de mm de espessura) na córnea para alterar sua forma. Barraquer também investigou quanto da córnea teve que ser deixada inalterada para fornecer resultados estáveis a longo prazo. Este trabalho foi seguido pelo do cientista russo Svyatoslav Fyodorov , que desenvolveu a ceratotomia radial (RK) na década de 1970 e projetou as primeiras lentes de contato implantáveis de câmara posterior ( lente intraocular fácica ) na década de 1980.
Cirurgia refrativa a laser
Em 1980, Rangaswamy Srinivasan , do laboratório de pesquisa da IBM , descobriu que um excimer laser ultravioleta poderia gravar tecidos vivos, com precisão e sem danos térmicos à área circundante. Ele chamou o fenômeno de "foto-decomposição ablativa" (APD). Cinco anos depois, em 1985, Steven Trokel, do Edward S. Harkness Eye Institute, da Columbia University em Nova York, publicou seu trabalho usando o excimer laser na ceratotomia radial. Ele escreveu,
- "O achatamento da córnea central obtido por incisões radiais de faca de diamante foi duplicado por incisões a laser radial em 18 olhos humanos enucleados. As incisões, feitas por radiação ultravioleta distante de 193 nm emitida pelo excimer laser, produziram achatamento da córnea variando de 0,12 a 5,35 dioptrias. Tanto a profundidade das incisões da córnea quanto o grau de achatamento da córnea central correlacionados com a energia do laser aplicada. A histopatologia revelou as bordas incrivelmente lisas das incisões do laser. "
Junto com seus colegas, Charles Munnerlyn e Terry Clapham, Trokel fundou a VISX USA inc. Marguerite B. MacDonald MD realizou a primeira cirurgia ocular humana refrativa a laser VISX em 1989.
Patente
Várias patentes foram emitidas para várias técnicas relacionadas ao LASIK. Rangaswamy Srinivasan e James Wynne entraram com um pedido de patente sobre o excimer laser ultravioleta , em 1986, emitido em 1988. Em 1989, Gholam A. Peyman obteve uma patente nos Estados Unidos pelo uso de um excimer laser para modificar a curvatura da córnea. Era,
- "Um método e aparelho para modificar a curvatura de uma córnea viva por meio do uso de um excimer laser. A córnea viva tem uma camada fina removida dela, deixando uma superfície interna exposta. Em seguida, a superfície ou a camada fina é exposta ao laser feixe ao longo de um padrão predeterminado para fazer a ablação das porções desejadas. A camada fina é então substituída na superfície. A ablação de uma área central da superfície ou camada fina torna a córnea menos curva, enquanto a ablação de uma área anular espaçada do centro da superfície ou camada torna a córnea mais curva. O padrão predeterminado desejado é formado pelo uso de um diafragma variável, um orifício rotativo de tamanho variável, um espelho móvel ou um cabo de fibra óptica móvel através do qual o feixe de laser é direcionado para a superfície interna exposta ou removido delgado camada."
As patentes relacionadas às chamadas tecnologias de feixe largo LASIK e PRK foram concedidas a empresas dos EUA, incluindo Visx e Summit durante 1990-1995, com base na patente norte-americana fundamental emitida para a IBM (1988), que reivindicou o uso de laser UV para a ablação de tecidos orgânicos.
Implementação nos EUA
A técnica LASIK foi implementada nos Estados Unidos após sua aplicação bem-sucedida em outros lugares. A Food and Drug Administration (FDA) iniciou um teste do excimer laser em 1989. A primeira empresa a receber a aprovação da FDA para usar um excimer laser para ceratectomia foto-refrativa foi a Summit Technology (fundador e CEO, Dr. David Muller). Em 1992, sob a direção do FDA, o oftalmologista grego Ioannis Pallikaris apresentou o LASIK a dez centros VISX. Em 1998, o "Kremer Excimer Laser", número de série KEA 940202, recebeu a aprovação do FDA por seu uso único para realização de LASIK. Posteriormente, a Summit Technology foi a primeira empresa a receber a aprovação do FDA para fabricar em massa e distribuir lasers de excimer. VISX e outras empresas seguiram.
Pallikaris sugeriu que uma aba da córnea poderia ser levantada por microcerátomo antes da realização de PRK com o excimer laser. A adição de um flap ao PRK ficou conhecida como LASIK.
Anos recentes
O procedimento parece ser uma opção em declínio para muitos nos Estados Unidos, caindo mais de 50 por cento, de cerca de 1,5 milhão de cirurgias em 2007 para 604.000 em 2015, de acordo com a fonte de dados de cuidados com os olhos Market Scope. Um estudo no jornal Cornea determinou a frequência com que LASIK foi pesquisado no Google de 2007 a 2011. Nesse período, as pesquisas LASIK diminuíram 40% nos Estados Unidos. Países como Reino Unido e Índia também apresentaram queda, 22% e 24%, respectivamente. O Canadá, no entanto, mostrou um aumento nas pesquisas de LASIK em 8%. Essa diminuição no interesse pode ser atribuída a vários fatores: o surgimento da cirurgia refrativa de catarata , a recessão econômica em 2008 e a cobertura desfavorável da mídia do comunicado de imprensa do FDA de 2008 sobre LASIK.
Mais pesquisa
Desde 1991, houve novos desenvolvimentos, como lasers mais rápidos; maiores áreas pontuais; incisões em retalhos sem lâmina; paquimetria intra-operatória da córnea ; e técnicas "otimizadas pela frente da onda" e "guiadas pela frente da onda" , que foram introduzidas pelo Center for Ultrafast Optical Science da Universidade de Michigan. O objetivo de substituir o LASIK padrão na cirurgia refrativa é evitar o enfraquecimento permanente da córnea com incisões e fornecer menos energia aos tecidos circundantes. Mais recentemente, técnicas como a Ceratectomia Epi-Bowman foram desenvolvidas, evitando tocar a membrana basal epitelial ou a camada de Bowman.
Técnicas experimentais
- LASIK "simples": LASEK , Epi-LASIK ,
- PRK guiado por Wavefront,
- lentes intraoculares avançadas .
- Correção da visão intraestromal com laser de femtossegundo: usando a correção de femtossegundo, por exemplo, extração de lentícula de femtossegundo , FLIVC ou IntraCOR),
- Keraflex: uma solução termo-bioquímica que recebeu a marca CE para correção refrativa. e está em ensaios clínicos europeus para a correção de miopia e ceratocone.
- Technolas FEMTEC laser: para ablação IntraCOR sem incisão para presbiopia, com estudos em andamento para miopia e outras condições.
- LASIK com o laser de femtossegundo IntraLase: os primeiros ensaios comparativos com o «LASIK com microcerátomos para a correção da miopia não sugerem diferenças significativas na segurança ou eficácia. No entanto, o laser de femtossegundo tem uma vantagem potencial na previsibilidade, embora esse achado não tenha sido significativo ».
Comparação com ceratectomia fotorrefrativa
Uma revisão sistemática que comparou PRK e LASIK concluiu que LASIK tem menor tempo de recuperação e menos dor. As duas técnicas após um período de um ano apresentam resultados semelhantes.
Uma revisão sistemática de 2017 encontrou incerteza na acuidade visual, mas descobriu que, em um estudo, aqueles que receberam PRK eram menos propensos a obter um erro refrativo e eram menos propensos a ter uma correção excessiva do que em comparação com LASIK.